新しいハイパースペクトルイメージングバンド選択とビジョントランスフォーマーの統合による緑内障検出
 清澤のコメント:緑内障は臨床眼科で最も重要な疾患です。この最新の研究は多くの類似の研究と同様に、眼底写真に分析を加えることで緑内障の診断をより有効に行えることを示した技術的側面の強い報告です。もちろん3次元眼底画像解析(OCT)は緑内障診断のメインストリームですが、この手法が明日から診療の主流になるというほどのインパクトでは有りません。緒言の部分が全体像を良く示しているので、引用しておきます。私の共著も引用に加えて戴けました。(14.Suzuki, Y.; Kiyosawa, M. Visual acuity in glaucomatous eyes correlates better with visual field parameters than with OCT parameters. Curr. Eye Res. 2021, 46, 1717–1723. [PubMed]です。
清澤のコメント:緑内障は臨床眼科で最も重要な疾患です。この最新の研究は多くの類似の研究と同様に、眼底写真に分析を加えることで緑内障の診断をより有効に行えることを示した技術的側面の強い報告です。もちろん3次元眼底画像解析(OCT)は緑内障診断のメインストリームですが、この手法が明日から診療の主流になるというほどのインパクトでは有りません。緒言の部分が全体像を良く示しているので、引用しておきます。私の共著も引用に加えて戴けました。(14.Suzuki, Y.; Kiyosawa, M. Visual acuity in glaucomatous eyes correlates better with visual field parameters than with OCT parameters. Curr. Eye Res. 2021, 46, 1717–1723. [PubMed]です。
ーーーーーーーー
新しいハイパースペクトルイメージングバンド選択とビジョントランスフォーマーの統合による緑内障検出
- 2024年6月 10.3390/診断14121285
Ching-Yu Wang (台湾、嘉義市62247、仏教慈済医療財団、大林慈済病院、眼科)他
概要:
緑内障の従来の診断法は、主に非動的な眼底画像に依存しており、多くの場合、視神経杯対乳頭比や、黄斑や中心窩などの特定の網膜部位の異常などの特徴を分析します。しかし、ハイパースペクトル画像化技術は、網膜血管内の酸素飽和度の変化を検出することに焦点を当てており、潜在的により包括的な診断アプローチを提供します。この研究では、新しいハイパースペクトル画像変換技術を導入することで、緑内障に対するハイパースペクトル画像の診断可能性を探ります。デジタル眼底画像はハイパースペクトル表現に変換され、スペクトル変動の詳細な分析が可能になります。差異を示すスペクトル領域はスペクトル分析によって識別され、これらの特定の領域から画像が再構成されます。次に、Vision Transformer (ViT) アルゴリズムを使用して、選択したスペクトルバンド間で分類と比較を行います。眼底画像は、1291 枚の画像のデータセットを利用して、病変の違いを識別するために使用されます。この研究では、さまざまなスペクトル帯域を使用してモデルの分類パフォーマンスを評価し、610〜780 nm帯域が正確度、精度、再現率、F1スコア、AUC-ROCがすべて約0.9007で他の帯域を上回り、タスクに対する優れた有効性を示していることが明らかになりました。 RGBモデルも優れたパフォーマンスを示していますが、他の帯域は再現率と全体的なメトリックが低くなっています。 この研究は、眼底画像分析における機械学習アルゴリズムと従来の臨床アプローチの不一致を浮き彫りにしています。 調査結果は、ハイパースペクトルイメージングをViTアルゴリズムなどの高度な計算技術と組み合わせることで、緑内障の診断を大幅に強化できることを示唆しています。 この理解は、ハイパースペクトルイメージングと革新的な計算方法論の統合による緑内障診断の潜在的な変革についての洞察を提供します。
緒言:
正常な目の生理学的構造は、直径約 2 cm の球形に似ています。眼球には房水と呼ばれる重要な成分が包まれており、房水は定期的に循環してさまざまな眼の要素を維持している水性物質です。房水循環の動的平衡は極めて重要で、眼球の前部にある小さな開口部から液体を流出させて体内に戻す必要があります。これらの開口部が狭くなったり閉塞したりすると、結果として液体の滞留が発生し、眼圧が上昇して視神経が損傷します。この状態は緑内障として認識されており、放置すると回復不能な失明に進行する可能性があります。緑内障は、眼圧の上昇が、眼と脳の重要なつながりを確立する視神経に悪影響を与えるときに発症します。この疾患は、視力喪失、あるいは最終的には失明に至る可能性があることが特徴です [ 1、2、3 ]。したがって、早期発見と介入が不可欠です。初期段階では潜在的に発現するため、症状の兆候がないことを考慮すると、緑内障をタイムリーに認識することは困難です。しかし、迅速な特定と賢明な治療介入により、病気の進行を食い止めることができ、重度の視力障害や視野欠損を軽減できます。緑内障の正確な原因は不明ですが、眼圧の上昇と視神経への血流低下に密接に関連しています。緑内障の発症は通常、40歳以上の人に起こり、70代から80代に発現する傾向があります [ 4 ]。この状態は、不安やストレスが高まっている女性に特に見られます [ 4、5、6 ]。さらに、緑内障患者と家族関係のある人は緑内障に罹患する可能性が高く(5~6倍)、遺伝的素因があることも明らかです [ 7、8、9 ]。緑内障の潜行性は、無症状であることと、特に老眼と混同する可能性のある高齢者の場合、誤診される可能性があることによってさらに悪化します。その結果、発見が遅れることが多く、患者は視力障害が進行して初めて医師の診察を受けます。この段階は、視神経の不可逆的な損傷を意味します。
緑内障の検出には、いくつかの診断方法が用いられています。視力は視力検査表で評価され、さまざまな距離での視力レベルを測定するのに役立ちます [ 10 , 11 , 12 , 13 , 14 ]。眼底検査では、医療専門家が特殊な拡大レンズを使用して網膜と視神経を細かく検査し、潜在的な目の問題を見極めます。専用の機器で行う眼圧測定は、眼圧を評価することで緑内障の特定に役立ちます [ 15 , 16 ]。網膜神経線維層(RNFL)分析、角膜厚の測定のための角膜検査、視神経乳頭(ONH)とRNFLの損傷を検出するための光干渉断層撮影(OCT)は、追加の診断アプローチです [ 17 , 18 , 19 , 20 , 21 , 22 ]。これらの方法の中でも、眼底検査と眼神経のOCT分析は、特に信頼性の高い診断法として注目されています[ 13 ]。これらは主に緑内障の診断に使用されています。
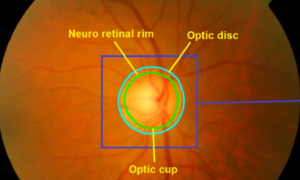
眼底画像法では、眼底カメラで撮影した画像を分析します。眼底画像の評価には、ONH の構造の不規則性を検出します。眼底画像は、その費用対効果の高さから、眼科施設における緑内障スクリーニングにおいて徐々に不可欠な役割を担いつつあります [ 23 , 24 , 25 , 26 ]。眼底画像による緑内障の診断は、主に眼科医のスキルに依存し、ONH の評価に重点が置かれます。緑内障に関連する網膜神経構造の4つの主要な変化が識別できます。ONH のカップ状変化、神経網膜縁の菲薄化、RNFL 欠損、および乳頭周囲萎縮です。さらに、視神経乳頭サイズの分析は、緑内障のグレーディングに大きく貢献します [ 27 , 28 ]。乳頭が大きいほどカップ状変化が顕著になることが多く、緑内障のように見える可能性があり、過大評価のリスクがあります。一方、より小さな乳頭では、小さな乳頭陥凹は緑内障を示している可能性があり、過小評価のリスクがあります。世界緑内障協会は、緑内障の診断における視神経乳頭の臨床検査の重要性を強調しており、緑内障と非緑内障の神経疾患を区別するためには網膜神経縁の色と形状の評価が重要であることを強調しています [ 29、30、31、32、33 ] 。神経網膜縁の蒼白化は、非緑内障性視神経症の診断において非常に特異度が高い(94%)。同様に、神経網膜縁の局所的およびびまん的な菲薄化はどちらも緑内障を示し、特異度は 87% です。さらに、乳頭周囲萎縮は緑内障の指標となる徴候と考えられています [ 34 ]。




コメント