マイボーム腺機能を推定診断する主な方法
ドライアイは大きく涙液分泌低下型と、蒸発亢進型に分けられます。後者では涙液層表面の脂肪層の不足(その主な原因がマイボーム戦機能低下)を分けます。マイボーム腺機能を推定診断する方法を説明します。
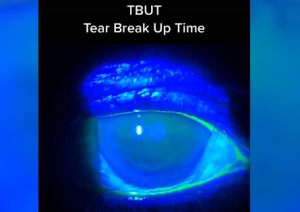
① 涙液層破壊時間(BUT: Break-Up Time)
-
フルオレセインを点眼して角膜表面を観察し、瞬き後に涙液が破壊されるまでの時間を計測します。
-
正常は 10秒以上、5秒未満なら異常。
-
MGDによる油層の異常では、涙液が蒸発しやすく BUTが短縮します。
→ シルマーテストと対照的に、分泌量は保たれているがBUTが短い場合は、蒸発型ドライアイ(MGD由来)を疑います。
② マイボーム腺圧出検査(Meibum Expression Test)
-
下眼瞼中央部を圧迫して、マイボーム腺からの油の出方・性状を評価します。
-
正常では透明な油が出ますが、MGDでは濃厚・黄色・固形化していたり、出にくくなります。
③ マイボグラフィー(Meibography)
-
赤外線撮影でマイボーム腺の構造を直接可視化。
-
腺の短縮や消失が見られればMGDを強く示唆します。
-
最近はOCTや専用の撮影機器で簡便に行えます。
④ 脂質層厚の測定(Lipid Layer Interferometry)
-
干渉計を用いて脂質層の厚さやパターンを評価。
-
厚みが不足すると蒸発型ドライアイを示唆します。
涙液層は短時間でよいか?
-
涙液層破壊時間(BUT)の短縮が、マイボーム腺機能低下によるドライアイ診断において最も実用的な指標です。
-
シルマーテスト(涙量測定)は水分の分泌を評価するもので、蒸発型ドライアイでは正常なことが多いです。
-
したがって、シルマーテストとBUTを組み合わせることで「分泌型か蒸発型か」を見分けられるのがポイントです。
まとめ
-
MGDによるドライアイは「涙の量」ではなく「涙の質(油層の保持能力)」の問題。
-
推定診断に有用なのは
① 涙液層破壊時間(BUT)
② マイボーム腺圧出検査
③ マイボグラフィー
④ 脂質層厚の測定 -
簡便に外来でできるのはBUTとマイボーム腺圧出。
-
シルマーテストは分泌型ドライアイの評価に適し、MGDの診断にはBUTなどの短時間の涙液層評価が必須です。




コメント