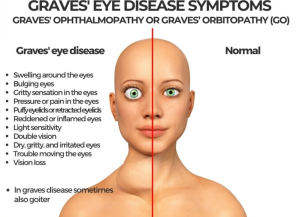
 バセドウ病の眼症状、甲状腺眼症Dysthyroid ophthalmopathyとは:
バセドウ病の眼症状、甲状腺眼症Dysthyroid ophthalmopathyとは:
清澤のコメント:その概要をまとめ直しました。従来NOSPECS(Werner: Nophysical signs or symptoms, Only signs, Soft tissue involvement, Proptosis, Extraocular muscle signs, Corneal involvement, and Sight loss) Classification system in 1969 )が重要視されていましたが、最近は重点がCASに移っているようです。甲状腺眼症の経過は、甲状腺ホルモンレベルの治療とはある程度独立しており、通常は 1 ~ 3 年間活動します。甲状腺機能亢進症の治療によって眼症のリスクが低下することはありません。もし私の担当する患者さんが甲状腺眼症の可能性が高く、また治療を要する重症の患者さんであれば、私は自分では抱え込まずに甲状腺眼症を専門とする医療機関への紹介を考えます。通常は 1 ~ 3 年間活動という部分が重要かもしれません。
ーーーー文献の概要ーーーーー
甲状腺眼症は、眼組織に影響を与える自己免疫疾患です。バセドウ病患者の最大 25% で発生します。甲状腺機能亢進症 (バセドウ病) の患者に最もよく見られますが、甲状腺機能亢進症 (10%) または自己免疫性甲状腺機能低下症の状態でも発生する可能性があります。甲状腺眼症は女性に多く、典型的には 30 歳前後ですが、60 歳近くに別のピークがあります。男性、高齢者、喫煙者は、より重症化する傾向があります。
最も一般的な経過は、免疫系が甲状腺刺激ホルモン受容体 (TSHR) を抗原として認識することによって引き起こされます。これは、T 細胞および B 細胞によって媒介される炎症カスケードを引き起こし、TSHR および関連するインスリン様成長因子 (IGF-1) 受容体の活性化を介して、線維芽細胞および脂肪細胞の増殖を引き起こします。これらの受容体は、甲状腺眼疾患患者の眼窩後部組織でもアップレギュレートされている可能性があります。ヒアルロン酸などの親水性グリコサミノグリカンが生成され、軟部組織の腫れにつながります。
診断の時点で、患者の約 20% は異常な検査結果の既往がなく正常な甲状腺レベルを持ち、40% は甲状腺機能亢進症を持ち、20% は眼の徴候や症状が現れてから 6 か月以内に甲状腺機能亢進症を発症します。残りは、甲状腺機能亢進症の治療後に眼の合併症を発症します。甲状腺機能亢進症に対する放射性ヨウ素による治療後の甲状腺機能低下症は、甲状腺眼疾患の発症の危険因子です。
甲状腺眼窩症の診断は、まぶたまたは結膜の腫れの有無、眼痛、眼球運動に伴う眼痛、結膜充血または眼瞼紅斑の有無、ひだまたは涙丘の炎症に基づいて行われます。これらの所見が 3 つ以上ある場合は、活動性の甲状腺眼疾患があります。重症度の等級付けは、眼瞼後退、眼球突出、軟部組織の関与、角膜の関与、複視、および視神経の関与の量に基づいています (表 2 参照)。まぶたの収縮とまぶたの遅れ (下を向いても上まぶたが上がったままである) は、甲状腺機能亢進症の徴候である可能性があり、甲状腺ホルモンレベルの正常化によって改善する可能性があります。
表 1: 臨床活動スコア (CAS)
|
最初の試験: 項目 1 ~ 7 の肯定的な結果を合計します。 |
|
1) 眼窩の自発痛または圧迫感 |
|
2) 視線による眼窩痛または圧迫感 |
|
3) 眼瞼浮腫 – 活動性グレーブス眼窩症に続発すると考えられる場合 |
|
4) まぶたの紅斑 |
|
5) 結膜注射 – 活動性グレーブス眼窩症に続発すると考えられる場合 |
|
6) 結膜浮腫 |
|
7) 小丘または襞の炎症 |
|
フォローアップ試験 (1 ~ 3 か月): 項目 8 ~ 10 の肯定的な結果を合計します。 |
|
8) 2mmを超える眼球突出の増加 |
|
9) 8度を超えるあらゆる方向への眼球可動域の減少 |
|
10) スネレン線1本分の視力低下 |
|
スコアが最初の検査で> 3/7またはフォローアップで> 4/10の場合、 アクティブな眼窩障害が存在します |
表2:グレーブス眼症の重症度チャート
|
特性 |
軽度 |
中度から重度 |
視力を脅かす |
|
まぶたの収縮 |
<2mm |
>/=2mm |
|
|
Exophthalmos人種と性別による基準 |
<標準から 3mm |
>/=標準から 3mm |
|
|
軟部組織の関与 |
軽度 |
中程度から重度 |
|
|
複視 |
なしから一時的 |
不定から一定へ |
|
|
角膜病変 |
無~軽症 |
中程度から重度 |
ひどい |
|
視神経の関与 |
なし |
なし |
圧迫 |
甲状腺機能亢進症の症状には、心拍数の増加、暑さに耐えられない、不安、過度の発汗、睡眠障害、振戦などがあります。患者は、甲状腺腫大、前脛骨粘液浮腫(下肢の赤く腫れた皮膚)、またはアクロパキー(手の皮膚の腫れと指のばち状突起)など、バセドウ病の他の症状を示すこともあります。診断が不確かな場合、または片側または重度の眼窩障害の状況では、外眼筋の腫脹および眼球突出を評価するために造影剤を使用しない CT または MRI 眼窩を検討する。ヨード造影剤は、絶対に使用しないでください。
考慮すべき血液検査は、TSH、総 T3 (トリヨードチロニン)、遊離 T4 (サイロキシン)、TRAb (甲状腺刺激受容体抗体: 甲状腺刺激免疫グロブリン (TSI) & TSH 受容体結合阻害抗体 (TBII))、Tg (サイログロブリン)、および TgAb です。 (サイログロブリン抗体)、および TPOAb (甲状腺ペルオキシダーゼ抗体)。(この詳細は省略)
治療は、甲状腺レベルを正常化するための治療で構成されます。メチマゾール、放射性ヨウ素、および/または甲状腺手術は甲状腺機能亢進症の軽減に使用され、レボチロキシンは甲状腺機能低下症の治療に使用されます。(以下略)
眼疾患の経過は、甲状腺ホルモンレベルの治療とはある程度独立しており、通常は 1 ~ 3 年間活動します。未治療の甲状腺機能亢進症は眼窩症状を悪化させる可能性がありますが、甲状腺機能亢進症の治療によって眼窩症のリスクが低下することはありません。中等度から重度の眼窩障害は、放射性ヨウ素療法の禁忌です。眼窩障害の治療は、重症度と活動性に基づいています。より重度の眼窩障害のリスクを軽減するための禁煙の重要性について、患者に相談してください。ドライアイを制御するために、潤滑剤と抗炎症剤を使用してください。露出が懸念される場合は、睡眠時のゴーグルを検討してください。浮腫を最小限に抑えるために、ベッドの頭を高くして寝させます。眼圧降下剤を使用して、高眼圧または緑内障を制御します。複視による症状を最小限に抑えるために、パッチまたはプリズム眼鏡を検討してください。、、テプロツムマブは、ステロイド療法に反応しない患者のための新しい治療オプションです。それはIVによって管理されます。視力を脅かす眼窩障害には、眼窩減圧術または眼窩外照射による外科的介入が必要になる場合があります。
甲状腺眼疾患は、患者の生活の質に深刻な制限をもたらす可能性があります。プライマリーアイケアプロバイダーとして、私たちはこの状態の患者を最初に診断し、必要な治療を受ける手助けをするかもしれません. 迅速な診断と治療は、視力の維持と生活の質の向上に役立ちます。
参考ページ:https://www.nweyes.com/thyroid-eye-disease-no-more-no-specs/
関連記事です




コメント